In sozialen Netzwerken feiern Desinformation und Verschwörungstheorien in Sachen COVID-19 fröhliche Feste. Von Killerviren, die in Labors entwickelt worden und dann mal absichtlich, mal versehentlich freigesetzt worden seien, ist dort genauso zu lesen, wie von Panik, die von Regierungen und gekauften Wissenschaftlern absichtlich um ein harmloses Erkältungsvirus entfacht werde, um zu testen, wie Bürger sich verhalten, wenn ihre Grundrechte eingeschränkt würden. Ach ja, manche meine, aufgeschnittene Zwiebeln zögen die Viren aus der Luft. Nun, es gibt auch seriöse Informationen. Die ergeben, auch wenn sie bislang nicht alle Fragen restlos beantworten können, ein ganz anderes, mitunter sehr differenziertes Bild. Antworten auf neun drängende Fragen:
Wie tödlich ist das Virus?
Genau lässt sich das bisher nicht sagen. Sicher ist nur: Angesichts der Tatsache, dass die Mehrzahl (rund 80 Prozent) der laborbestätigten COVID-19-Erkrankungen mild verläuft und inzwischen auch Personen positiv auf den Erreger SARS-CoV-2 getestet wurden, die selbst keinerlei Symptome aufwiesen, können wir es unmöglich mit einem "Killervirus" zu tun haben. Nach Ansicht vieler Virologen ist das neuartige Virus SARS-CoV-2 zudem weniger gefährlich als die beiden bereits bekannten Coronaviren SARS-CoV, das 2002/2003 die SARS-Pandemie auslöste, und MERS-CoV, das erstmals 2012 auf der arabischen Halbinsel nachgewiesen wurde.
Allerdings verbreitet sich der neue Erreger entweder viel schneller, oder erfährt, auch das ist möglich, viel mehr Aufmerksamkeit. Nach Angaben der Weltgesundheitsorganisation WHO kamen am Palmsonntag auf 1135851 bestätigte COVID-19-Erkrankungen in 208 Ländern insgesamt 62955 Todesfälle. Das entspricht einer rohen Mortalitätsrate (Anzahl der gemeldeten Todesfälle durch die Anzahl der gemeldeten Infektionen) von 5,5 Prozent. Bei SARS-CoV beträgt diese laut WHO elf Prozent und bei MERS-CoV 34,4 Prozent. Die tatsächliche Infektionsmortalität (Anzahl der gemeldeten Todesfälle durch die Anzahl der Infektionen) dürfte noch deutlich darunter liegen. Allerdings lässt sie sich nur schwer genau beziffern. Ein Grund: Um sie zu ermitteln, wäre es notwendig, die Zahl der tatsächlich Infizierten zu kennen und nicht bloß die Zahl derer, die positiv auf das Virus getestet wurden.
Warum differiert die rohe Mortalitätsrate in vielen Ländern erheblich?
Dafür zeichnen mehrere Ursachen verantwortlich. Ein wichtiger Grund ist: Es gibt keine einheitlichen Standards für die Durchführung der Tests. So werden aktuell in einigen Ländern, darunter Deutschland, vergleichsweise viele Menschen getestet, in anderen Ländern dagegen vergleichsweise wenige. Auch wer und wo getestet wird, ist sehr unterschiedlich und führt mitunter zu erheblichen Verzerrungen des Lagebildes. So wurden etwa in Wuhan, das als Epizentrum der Pandemie gilt, vor allem diejenigen getestet, die mit schweren Verläufen in die dortigen Krankenhäuser eingeliefert wurden. Nach WHO-Angaben starben hier 5,8 Prozent der gemeldeten Infizierten. Wissenschaftler, die die Sterberaten in China genauer untersucht haben, haben inzwischen Berechnungen vorgelegt, in denen die Infektionsmortalität von SARS-CoV-2 für ganz China mit 0,7 Prozent angegeben wird.
Erheblichen Einfluss auf die rohe Mortalitätsrate, die immer nur eine Momentaufnahme darstellt, hat zudem die Art und Weise, auf die sich das Virus jeweils ausbreitet. So standen in Deutschland etwa nach Erkenntnissen des Robert-Koch-Instituts (RKI) viele der Übertragungsketten am Anfang in Verbindung mit Skiurlaubern. Menschen also, die in der Mehrzahl vergleichsweise jung und gesund sind. Breitet sich das Virus aber wie in Wuhan oder Italien überwiegend oder auch nur schneller unter alten und kranken Menschen aus, dann ist dort auch die rohe Mortalitätsrate signifikant höher.
Last but not least wird die Sterblichkeit auch vom Zugang zu und der Qualität der jeweiligen Gesundheitsversorgung bestimmt.
Ist SARS-COV-2 gefährlicher als eine Grippe?
Bei fehlender Grundimmunität der Bevölkerung ist jedes Virus gefährlich, auch dann, wenn die Infektionsmortalität nicht sonderlich hoch ist. Während sich bei der saisonalen Grippe Schätzungen zufolge nur noch rund 15 Prozent der Gesamtbevölkerung infizieren, da viele gegen die Erreger bereits immun sind, und die Zahl derer, die "an" oder "mit" Grippe sterben jedes Jahr zwischen 10000 und 25000 schwankt, rechnen Epidemiologen bei SARS-CoV-2 mit einer "Durchseuchung" von bis zu 70 Prozent, bis es zu einem Stopp der Epidemie kommt. Der Grund hier: Erst dann sind aufgrund der bislang fehlenden Grundimmunität ausreichend Menschen immun gegen das Virus, um dessen Ausbreitung nicht weiter zu befördern.
Bei einer Gesamtbevölkerung von 83 Millionen beträfe das in Deutschland 58100000 Bürger, von denen die meisten zwar anschließend hinreichend Antikörper gebildet hätten und dann immun gegen den Erreger wären. Allerdings: Bei einer angenommenen Infektionsmortalität von 0,7 Prozent wie in China gäbe es bundesweit dann 406000 Menschen zu beklagen, die dann "an" oder "mit" einer COVID-19-Erkrankung versterben. Zum Vergleich: In Deutschland sterben jährlich zwischen 900000 und 950000 Menschen. Die meisten an Herz-Kreislauf-Erkrankungen, Krebs und Krankheiten des Atmungssystems.
Wer ist durch das Virus besonders gefährdet?
Zu den besonders Gefährdeten zählen neben älteren Menschen und Rauchern auch Menschen mit Vorerkrankungen wie Herz-Kreislauf-Erkrankungen, Diabetes, Asthma, Krebs sowie Menschen, die Immunsuppressiva benötigen.
Wie hoch ist der Anteil schwerer Verläufe?
Laut WHO-Angaben verlaufen rund 80 Prozent der COVID-19-Erkrankungen mild oder gar asymptomatisch. In etwa 15 Prozent der Fälle wird der Verlauf als "schwer" eingestuft. Die betroffenen Patienten müssen hospitalisiert werden und benötigen häufig die Gabe von Sauerstoff. In etwa fünf Prozent der Fälle verlaufen die Infektionen nicht bloß schwer, sondern auch "kritisch" und erfordern dann auch eine künstliche Beatmung der COVID-19-Erkrankten.
Sind die ergriffenen Maßnahmen notwendig?
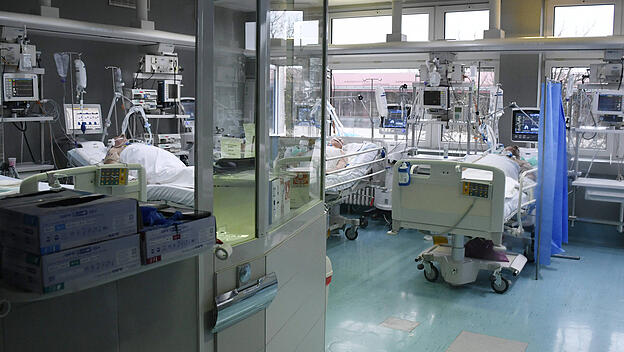
Ja. Aufgrund der Neuartigkeit des Virus und der fehlenden Grundimmunität der Bevölkerung muss es tatsächlich darum gehen, die Kurve der Neuinfektionen über einen längeren Zeitraum möglichst flach zu halten, um die Kapazitäten des Gesundheitssystem nicht zu überfordern oder gar zu sprengen. Auch wenn laut WHO nur etwa fünf Prozent der COVID-19-Erkrankungen derart "kritisch" verlaufen, dass sie eine künstliche Beatmung erfordern, beträfe dies bei einer für den Stopp der Epidemie notwendigen "Durchseuchung" von 70 Prozent rund 2,9 Millionen Menschen in Deutschland.
Deutschland verfügt derzeit über rund 28000 Intensivbetten auf rund 1200 Intensivstationen. Bundesgesundheitsminister Jens Spahn (CDU) will die Zahl der Intensivbetten noch einmal verdoppeln. Ein überlastetes Gesundheitssystem wäre zudem nicht nur für an COVID-19-Erkankte gefährlich, sondern für alle Patienten, die im Krankenhaus behandelt werden müssen.
Lässt sich vermeiden, dass Patienten in überfüllte Kliniken eingeliefert werden?
Im Prinzip ja. Um freie Kapazitäten schnell und einfach zuteilen können, betreiben die Deutsche Interdisziplinäre Vereinigung für Intensiv- und Notfallmedizin (DIVI), das RKI und die Deutsche Krankenhausgesellschaft (DKG) seit Mitte März gemeinsam das neu geschaffene DIVI Intensivregister eine Webseite, über die freie Beatmungsplätze in allen Kliniken Deutschlands abgefragt werden können. Ein einfaches Ampelsystem zeigt Ärzten an, in welchen Kliniken wie viele Plätze auf den Intensivstationen für Corona-Patienten derzeit zur Verfügung stehen. Die Verfügbarkeit intensivmedizinischer Kapazitäten für schwere Krankheitsverläufe gilt als eines der wichtigsten Schlüsselelemente bei der Bewältigung der COVID-19-Epidemie. Derzeit können in Deutschland noch Patienten aus Italien und Frankreich behandelt werden. Das kann sich allerdings ändern.
Gibt es Therapeutika gegen das Virus?
Bislang gibt es die nicht. Laut der WHO werden jedoch in China bereits eine Reihe von Therapeutika in klinischen Studien erprobt. Weltweit wird nach Angaben des Verbands der Forschenden Arzneimittelhersteller (vfa) inzwischen in 47 Projekten an der Entwicklung eines Impfstoffes für COVID-19 gearbeitet.
Wie lange dauert die Herstellung eines Impfstoffes?
Das kann derzeit genau niemand mit Bestimmtheit sagen. Auch wenn die Entwicklung von Impfstoffen heute völlig anders als noch vor einigen Jahren verläuft und sich die Forscher im Falle von SARS-CoV-2 zudem auf Vorarbeiten stützen können, die im Zuge der SARS-Pandemie und der MERS-CoV-Epidemie getätigt wurden, müssen deren Wirksamkeit und Verträglichkeit zunächst in Tierversuchen und dann bei Menschen sorgfältig und über einen längeren Zeitraum getestet werden. Im Erfolgsfall müssten die Impfstoffe dann noch zugelassen werden und in die Massenproduktion gehen. Selbst bei einer Verkürzung sämtlicher Verfahrensschritte, die angesichts der weltweiten Pandemie hoch wahrscheinlich ist, wird ein Impfstoff aller Voraussicht nach frühestens in der zweiten Jahreshälfte 2021, vielleicht auch erst 2022 zur Verfügung stehen.
Die Printausgabe der Tagespost vervollständigt aktuelle Nachrichten auf die-tagespost.de mit Hintergründen und Analysen. Kostenlos erhalten Sie die aktuelle Ausgabe